La enfermedad fue descrita por primera vez por Giovanni Battista Morgagni (1682-1771), pero fue en 1932 cuando Burrill Bernard Crohn y sus compañeros Ginzburg y Oppenheimer publicaron nuevamente información describiendo las características clínicas de esta enfermedad, dándole el nombre más conocido a través del apellido del primer autor. A veces puede encontrarse bajo el nombre de enteritis regional o de colitis granulomatosa.
La enfermedad de Crohn es una enfermedad crónica de origen desconocido, en la que se produce un proceso inflamatorio del tracto intestinal principalmente, pudiendo afectar a cualquier parte del sistema digestivo, desde la boca al ano. Frecuentemente, la parte afectada es el íleon o tramo final del intestino delgado. Esta enfermedad se engloba dentro del grupo de enfermedades inflamatorias intestinales (E.I.I.)
Para su diagnóstico se lleva a cabo un examen físico completo, análisis de sangre, de orina y de heces, y una gammagrafía de leucocitos. Se realizan procedimientos radiológicos y endoscópicos. Es habitual que se hagan ecografías o tomografías computerizas (TAC).
Debido a que los síntomas de la enfermedad de Crohn y la colitis ulcerosa son tan similares aproximadamente en el 10 por ciento de los casos no es posible dar el diagnóstico exacto. Ambas enfermedades se deben a una respuesta inmunológica anormal. Los glóbulos blancos se infiltran en la pared intestinal causando la inflamación crónica. Entonces estas células producen elementos nocivos que finalmente lesionan el tejido. Cuando esto sucede, el paciente experimenta los síntomas de E.I.I.
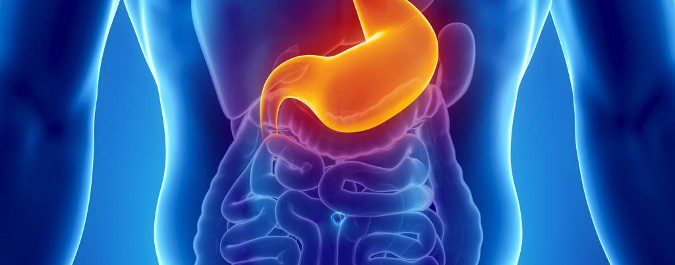 La enfermedad de Crohn consiste en la inflamación de distintas zonas del tracto intestinal
La enfermedad de Crohn consiste en la inflamación de distintas zonas del tracto intestinal¿Qué tipos existen de enfermedad de Crohn?
En el año 2006 fue aceptada la llamada clasificación de Montreal, propuesta por la Organización Mundial de Gastroenterología, que clasifica a los pacientes en función de la edad de comienzo, localización de la enfermedad y comportamiento de ésta.
- Edad de comienzo: se distinguen los tipos A1 (menos de 16 años), A2 (de 16 a 40) y A3 (más de 40). El grupo más común es el A2.
- La localización : se clasifica en L1, afectado el íleon y zonas vecinas del ciego; L2, donde afecta sólo al colon, y L3, que supone la suma de L1 y L2. Además, se añade el sufijo +L4 si la persona tiene afectada la llamada parte alta del sistema digestivo: esófago, estómago, duodeno, yeyuno e íleon proximal.
- Comportamiento : existe el B1 o tipo inflamatorio, B2 o tipo estenosante, caracterizado por presentar estrecheces en el sistema digestivo, y B3, de tipo perforante y donde predominan las fístulas y fisuras. Si la enfermedad ataca a la región anal, se añadiría el sufijo +P.
Además, también se debe tener en cuenta que según el lugar de la inflamación encontramos diferentes nomenclaturas:
- Ileocolitis, siendo la forma más común, que afecta la parte inferior del intestino delgado y el intestino grueso (íleon y colon, respectivamente).
- Enteritis de Crohn, afecta al intestino delgado en general,
- Ileítis, que afecta al íleon o porción final del intestino delgado.
- Enfermedad de Crohn gastroduodenal, que causa inflamación en el estómago y la primera parte del intestino delgado, denominada duodeno.
- Yeyunoileítis, que ocasiona parches de inflamación desiguales en la mitad superior del intestino delgado (yeyuno).
- Colitis de Crohn (granulomatosa), que afecta al colon.
- Crohn en estado crítico estenosante. Se han documentado pocos casos en el mundo y se da cuando la enfermedad no responde a ningún tratamiento, en este caso se procedería a la cirugía si el área afectada no fuese muy extensa.
¿Cuáles son los síntomas de la enfermedad de Crohn?
La enfermedad se caracteriza por períodos de actividad (brotes) e inactividad (remisión), que varían según los pacientes; en algunos la remisión dura años y sin embargo en otros se pueden producir brotes continuos. Las fases de remisión se caracterizan por la ausencia de síntomas, mientras en las fases de actividad se presentan síntomas muy variables, en intensidades diferentes, debido a las diferentes localizaciones posibles de la enfermedad. Los síntomas comunes son:
- Cólicos: dolor abdominal
- Diarrea
- Fiebre
- Pérdida de peso
- Hinchazón
- Dolor o secreción anal
- Lesiones cutáneas
- Absceso rectal
- Fisura
- Dolor de articulaciones
La diarrea estará más presente en los pacientes con afectación del intestino delgado y del colon, con la posible presencia de sangre en este último caso. Cuando la enfermedad es de tipo estenosante puede aparecer la obstrucción intestinal. Las fístulas o abcesos son lesiones que aparecen cuando la parte afectada es el ano.
Además, existen otros síntomas que no relacionados directamente con el sistema digestivo, como la artritis, la espondilitis anquilisante, la úlcera bucal, el eritema nodoso (nódulos enrojecidos y dolorosos bajo la piel), producidas como consecuencia de alteraciones anatómicas y metabólicas a consecuencia de la enfermedad de Crohn o por la alteración del sistema inmune. Los enfermos de Crohn tienen una mayor tendencia a desarrollar piedras en el riñón, cálculos biliares, o hígado graso.
 Cuando el tratamiento farmacológico no funciona puede llegar a necesitarse cirugía
Cuando el tratamiento farmacológico no funciona puede llegar a necesitarse cirugía¿Cuál es su tratamiento?
La enfermedad de Crohn no es curable, pero sí controlable. Los tratamientos evitan nuevos brotes o reducen la duración de los presentes. La terapia debe ser individualizada según los aspectos clínicos y psicosociales de cada enfermo. Se puede abordar la enfermedad con:
- Tratamiento farmacológico. Sigue siendo la base e incluye varias familias de fármacos. Se usan glucocorticoides para tratar los brotes agudos, e inmunosupresores para mantener el efecto a largo plazo. Los aminosalicilatos (5-ASA) son antiinflamatorios usados típicamente para tratar síntomas de leves a moderados. Hay que tener en cuenta que todas las medicinas pueden producir efectos secundarios.
- Tratamiento quirúrgico. La parte del intestino afectada es extirpada, eliminando los síntomas a corto plazo, ya que la inflamación suele aparecer en una zona cercana a la cirugía. La operación es necesaria cuando el medicamento ya no controla los síntomas o cuando hay una obstrucción intestinal u otras complicaciones, tales como abscesos intestinales.
- Tratamiento por fotoféresis, también conocida como fotoquimioterapia extracorpórea, es una técnica basada en la aféresis de células sensibles a la luz. La sangre del paciente es tratada con un agente fotosensibilizante y expuesta a la luz ultravioleta A antes de ser devuelta al cuerpo.
- Tratamiento dietético. Ayuda en la mejora de la sintomatología y evitar la desnutrición. La dieta de un enfermo de Crohn debe ser equilibrada y completa, al igual que en las personas sanas, haciendo varias comidas y bebiendo agua frecuentemente, además de evitar alimentos picantes y ricos en fibra. Bebidas con gas, cafeína o alcohol no deben incluirse, además la incorporación de ácidos grasos esenciales (omega 3 y 6) ayudan a restaurar la mucosa intestinal.
- Tratamiento sintomático. A veces es necesario la toma de algunos medicamentos para aliviar los síntomas presentes.
- Tratamiento alternativo. La medicina holística que considera a la persona completa, cuerpo y mente amplía el espectro de posibles terapias, abarcando desde meditación a homeopatía. Algunos de estos tratamientos alternativos pueden estar enfocados en el control del dolor y el estrés, con la relajación muscular, la meditación, la acupuntura o el yoga, por ejemplo.